Synoniemen: degeneratief-destructieve pathologie van het bewegingsapparaat, pathologie van het bewegingsapparaat.
ICD-10-code: M42.
Osteochondrose is een degeneratief-destructieve laesie van de wervelkolom die tussenwervelschijven, ligamenteuze en gewrichtsapparatuur, evenals wervellichamen aantast. De pathologie veroorzaakt instabiliteit en kromming van de wervels met de ontwikkeling van het acute pijnsyndroom. De behandeling omvat het elimineren van het ontstekingssyndroom door het nemen van NSAID's en chondroprotectors om de processen van botvernietiging te vertragen.
Osteochondrose treedt op als gevolg van de vernietiging van bot- en collageenstructuren. Bovendien gaat de pathologie gepaard met stoornissen in het mineraalmetabolisme, waardoor botweefsel kracht verliest. Dit leidt tot verplaatsing van tussenwervelschijven, verstoring van de integriteit van gewrichten en wervels. De ziekte is vatbaar voor progressie. Bij afwezigheid van therapie vordert osteochondrose, wat bijdraagt aan een slechte bloedsomloop en het optreden van hoofdpijn. In sommige gevallen kan de laesie leiden tot een hernia.
Hoe vaak komt osteochondrose voor?
De ziekte komt vrij vaak voor. Volgens de WHO treft deze pathologie 45 tot 85% van de wereldbevolking. Meestal ontwikkelt osteochondrose zich bij mensen in de leeftijd van 30-35 jaar. In sommige gevallen ontwikkelt de ziekte zich bij mensen op jongere leeftijd. Vrouwen en mannen worden even vaak ziek.
Typen en stadia van osteochondrose
Classificatie van osteochondrose volgens het niveau van schade aan de wervelkolom:
- polysegmentaal (wijdverspreid);
- heilig;
- lumbale;
- borst;
- cervicaal.
Classificatie volgens radiografische veranderingen:
- Stadium 0 – geen veranderingen in de tussenwervelschijf.
- Fase 1 – overwegend intern trauma aan de tussenwervelschijf met kleine veranderingen.
- Fase 2 – aanzienlijke schade aan het binnenste deel van de schijf terwijl het buitenoppervlak behouden blijft.
- Fase 3 – schade aan de gehele tussenwervelschijf: scheuren verspreiden zich naar het buitenoppervlak van de tussenwervelschijf, wat kan leiden tot extrusie in de tussenwervelruimte.
Classificatie volgens functionele en klinische manifestaties:
- Fase 1 – de functionele activiteit van het getroffen segment blijft behouden, er wordt lichte pijn opgemerkt op de plaats van de laesie.
- Fase 2 – als gevolg van subluxaties van de wervellichamen, beknelde zenuwuiteinden en uitsteeksels van de tussenwervelschijf begint de werking van de wervelkolom verstoord te raken. De pijn op de plaats van de laesie neemt toe.
- Fase 3 – als gevolg van de vervorming van de wervelkolom verschijnen er hernia’s tussen de tussenwervelschijven. De pijn wordt intenser.
- Fase 4 – de patiënt verliest praktisch het vermogen om te bewegen. De mobiliteit van het wervelkolomsegment is vrijwel afwezig en er wordt aanzienlijke spierspanning waargenomen. Er wordt melding gemaakt van een handicap.
Klinische stadia van osteochondrose
Naarmate het pathologische proces zich ontwikkelt, brengt het een aantal veranderingen met zich mee die worden gekenmerkt door bepaalde symptomen.
- Preklinisch stadium van osteochondrose (1e graad). Er worden kleine wijzigingen opgemerkt. Pijn verschijnt en wordt heviger bij het buigen en draaien, en u voelt snelle vermoeidheid en spanning in de rugspieren. Voor correctie is een kuur met chondroprotectors en een regelmatig oefentherapiesysteem voldoende.
- Klinisch stadium van osteochondrose (graad 2). Instabiliteit tussen de wervels wordt gedetecteerd. De pijn wordt intens, straalt uit naar de armen, schouders of onderste ledematen en wordt heviger bij draaien en buigen. Dit komt door een afname van de hoogte van de tussenwervelschijven. Patiënten melden vermoeidheid, verwarring, hoofdpijn en verminderde prestaties. De behandeling omvat farmacologische middelen, zalven, fysiotherapeutische correctie en oefentherapiesysteem.
- Vorming van een hernia-uitsteeksel (3e graad). De pijn wordt intenser en manifesteert zich niet alleen op de plaats van de laesie, maar ook op plaatsen met mogelijke bestraling. De spieren beginnen dynamische kracht te verliezen, de ledematen worden gevoelloos. Hernia tussenwervelschijven worden gedetecteerd. De beweeglijkheid van de wervelkolom neemt af. Patiënten maken zich zorgen over zwakte en duizeligheid. Het is noodzakelijk om het probleem van chirurgische interventie op te lossen.
- Vernietiging van tussenwervelschijven (graad 4). De schijven beginnen te worden vervangen door bindweefsel. De laesie kan meerdere wervelsegmenten omvatten. De mate van vernietiging daarin kan echter variëren. Er is sprake van coördinatiestoornissen in de bewegingen, toegenomen hoofdpijn en duizeligheid, en het optreden van tinnitus.
Oorzaken
De belangrijkste oorzaken van de ontwikkeling van osteochondrose.
- Overmatig lichaamsgewicht.
- Voedingsstoornissen: gebrek aan voedsel dat calcium en vitamine D bevat.
- Slechte houding en daarmee samenhangende pathologie van het bewegingsapparaat (platvoeten, reuma, scoliose, lordose en kyfose).
- Lichamelijke inactiviteit: zittend werk, gebrek aan fysieke activiteit.
- Traumatisch ruggenmergletsel.
- Overmatige fysieke activiteit die lichaamsweefsels beschadigt.
- Genetische aanleg voor de ontwikkeling van de ziekte.
- Onjuiste weefselvorming van het bewegingsapparaat.
Er zijn een aanzienlijk aantal risicofactoren voor de vorming van osteochondrose, die, als er een predispositie is, het begin van de ziekte kunnen veroorzaken.
De belangrijkste zijn de volgende:
- Langdurige en frequente onderkoeling.
- Leeftijdsgebonden weefseldegeneratie.
- Ziekten van de voetboog, wat leidt tot overbelasting van de wervelkolom.
- Stofwisselingsstoornissen (leeftijdsgebonden verliezen van chondroïtine- en glucosamineverbindingen).
- Chronische overbelasting van de wervelkolom door langdurig dragen van ongemakkelijke en strakke schoenen.
- Beroepsrisicofactoren (werken in een gedwongen houding, schokken en veelvuldig draaien, zwaar tillen).
- Kenmerken van het microklimaat: een combinatie van hoge luchtvochtigheid en lage temperatuur.
- Abrupte stopzetting van sportactiviteiten en vermindering van fysieke activiteit.
- Frequente stress, nerveuze spanning, die krampachtige activiteit veroorzaakt van de spieren die het wervelkolomsegment vervormen.
Ontwikkeling van pathologie
Bovenstaande factoren veroorzaken overmatige belasting van de wervels. Dit leidt tot spierkrampen. Er treden verstoringen in de systemische circulatie op, de efficiëntie van metabolische processen wordt verstoord - er worden degeneratieve veranderingen gevormd.
De tussenwervelschijven worden vervormd en dun en beginnen buiten de wervelkolom uit te steken.
Er zijn vier hoofdfasen in de ontwikkeling van osteochondrose.
- Fase één. De hoeveelheid vocht in de kern van de tussenwervelschijf neemt af. Het wordt vlakker, wat resulteert in kleinere ruimtes tussen de wervels. Het kraakbeen begint bedekt te raken met kleine scheurtjes. In de regel heeft de patiënt in de eerste fase van de vorming van de ziekte geen pijn.
- Fase twee. Terwijl de tussenwervelruimte samentrekt, begint het ligamenteuze en spierapparaat te spasmen. Dit draagt bij aan overmatige mobiliteit van het wervelkolomsegment en de verplaatsing ervan.
- Fase drie. Als gevolg van de progressie van degeneratieprocessen treden uitsteeksels (extrusie) van de tussenwervelschijf en subluxatie van de wervellichamen op.
- Fase vier. Osteofyten (botstekels) beginnen zich te vormen in de tussenwervelruimte. Ze stabiliseren gedeeltelijk het pathologisch mobiele wervelkolomsegment en voorkomen dislocaties. In de loop van de tijd neemt hun aantal aanzienlijk toe. Dit leidt tot een vrijwel volledig verlies van mobiliteit van de wervelkolom. Tegelijkertijd beginnen de zenuwen en bloedvaten in de buurt van de wervels gewond te raken.
Symptomen van osteochondrose in verschillende delen
De symptomen van osteochondrose hebben een strikte relatie met het gebied van de schade aan het wervelkolomsegment en de ernst van de schade.
Schade aan de cervicale wervelkolom
Naast pijn in de nek melden patiënten vaak de volgende niet-specifieke symptomen:
- Verminderde gezichtsscherpte.
- Piepen en geluid in de oren.
- Duizeligheid.
- Het verschijnen van gekleurde vlekken voor de ogen en het flikkeren van "vliegen".
- Verhoging van de bloeddruk.
- Verminderde gehoorscherpte.
- Nachtelijke slaapapneu (snurken).
- Paresthesie (verminderde gevoeligheid) in de bovenste ledematen, nek en gezichtshuid.
- De kracht van de stem veranderen.
- Aanvallen van flauwvallen.
- Hoofdpijn in de pariëtale, temporale en occipitale regio's. Intensiveert tijdens beweging.
Schade aan de thoracale wervelkolom
- Ernstige pijn tussen de schouderbladen.
- Pijn bij diep en scherp ademhalen.
- Paresthesie (gevoelloosheid) van de huid van de rug, buik en borst.
- Moeilijkheden bij het optillen van de bovenste ledematen.
- Pijn in het hartgebied voor een lange tijd. De aard is scherp, stekend, acuut en heeft een specifiek pijnpunt waar de patiënt naar kan verwijzen.
- Moeilijkheden om voorover te buigen.
Osteochondrose van de lumbale en sacrale wervelkolom
- Lumbodynie – pijn in de lumbale en sacrale wervelkolom, uitstralend naar de onderste ledematen. Kan intensiveren bij bewegingen in het getroffen segment.
- Hyperhidrose (toegenomen zweten).
- Koud gevoel in de onderste ledematen bij een comfortabele lichaamstemperatuur.
- Constante spanning in het lumbale spierkorset.
- Tintelingen en kruipende sensaties in de onderste ledematen.
- Veranderingen in potentie bij mannen.
- Onregelmatigheid van de menstruatiecyclus bij vrouwen.
Bij een langdurig verloop van osteochondrose groeien de aangetaste segmenten in de regel samen. In dit geval zijn de belangrijkste symptomen mobiliteitsproblemen en wordt de pijn aanzienlijk verminderd.
Kenmerken bij vrouwen en mannen
Er zijn geen significante verschillen in het beloop van osteochondrose bij mannen en vrouwen. Alleen de aanvullende autonome symptomen verschillen tegen de achtergrond van lumbale laesies. Bij mannen kan het proces gepaard gaan met seksuele disfunctie, bij vrouwen met een onregelmatige menstruatiecyclus. Tijdens de menopauze kunnen vrouwen ernstigere symptomen van cervicale osteochondrose ervaren. Dit komt door de gevolgen van hormonale disfunctie, die extra vasoconstrictie veroorzaakt.
Waarmee kan osteochondrose worden verward?
- Spondylitis ankylopoetica of spondylitis ankylopoetica. Het wordt gekenmerkt door geleidelijke oplopende schade aan de wervelkolom met versmelting van wervelkolomsegmenten. Leidt tot gebrek aan mobiliteit.
- Reuma. In de regel gaat het gepaard met schade aan de hartkleppen en grote gewrichten.
- Reumatoïde artritis. Naast laesies van de kleine gewrichten van de handen en voeten kunnen ook nierlaesies worden gedetecteerd.
- Urolithiasis, adnexitis. De pijn kan uitstralen naar de lumbale wervelkolom. Om de diagnose te verduidelijken, is een echografie vereist.
- Coronaire hartziekte. Holtermonitoring is noodzakelijk om aanvallen van angina pectoris uit te sluiten, die doen denken aan pijn als gevolg van thoracale osteochondrose.
Enquêtes
- Klinisch interview en onderzoek door een arts. Hiermee kunt u symptomen vaststellen, bijkomende pathologieën uitsluiten en de noodzakelijke diagnostische onderzoeken selecteren.
- Röntgenfoto van de wervelkolom. Hiermee kunt u de aard van veranderingen in de wervellichamen bepalen, de mate van vernauwing van de gewrichtsruimte, de aanwezigheid en grootte van osteofyten beoordelen.
- MRI (Magnetic Resonance Imaging) visualiseert botstructuren en hernia-uitsteeksels van tussenwervelschijven.
- CT (computertomografie) heeft een minder informatieve resolutie dan MRI. Het is moeilijk om de aanwezigheid en de grootte van een hernia-uitsteeksel te bepalen.
- Duplex echografie. De methode wordt gebruikt wanneer het nodig is om atherosclerotische vasculaire laesies te identificeren. De snelheid van de bloedstroom en de aanwezigheid van vernauwing van het hoekige bed worden beoordeeld.
- Myelografie is een röntgenonderzoek waarbij gebruik wordt gemaakt van een contrastmiddel. Hiermee kunt u de aanwezigheid van een hernia vaststellen.
Onderzoeksmethoden voor osteochondrose zijn overwegend instrumenteel, aangezien laboratoriumdiagnostiek geen significante veranderingen aan het licht brengt. Om een differentiële diagnose uit te voeren met een aantal reumatologische pathologieën (reuma, spondylitis ankylopoetica, reumatoïde artritis, osteoporose), wordt aanbevolen een aantal onderzoeken uit te voeren: CBC, ESR, CRP, ureum, reumafactor, ASL-O, fibrinogeen, calciumconcentratie in het bloed.
Behandelmethoden
Medicamenteuze therapie
Inclusief pijnstillers en ontstekingsremmende medicijnen in de vorm van injecties en tabletten. Zalven en crèmes worden plaatselijk aangebracht. Hun aantal wordt gekozen afhankelijk van de ernst van het pijnsyndroom.
Chondroprotectors worden gebruikt om osteochondrose te behandelen. Combinatiepreparaten met een combinatie van chondroïtine en glucosamine hebben de voorkeur. Chondroïtine herstelt het gewrichtsoppervlak en bevordert de regeneratie van botweefsel, terwijl glucosamine de regeneratie van het ligamenteuze apparaat bevordert. Deze medicijnen vereisen een kuur van minimaal 3 maanden, 2 keer per jaar.
Fysiotherapie
Er wordt gebruik gemaakt van lasercorrectietechnieken, elektroforese en fonoforese, magnetische therapie en laagfrequente stromen. Hierdoor kunt u de pijn in het getroffen segment verminderen en de mogelijkheid van functionele activiteit van de wervelkolom verlengen.
Therapeutische oefening
Met een goed gekozen trainingssysteem kunt u het ligamenteuze en spierapparaat versterken. Dit voorkomt de vorming van herniale uitsteeksels en de ontwikkeling van subluxaties. Het normaliseert ook de stofwisseling in de tussenwervelschijven en verbetert de lokale bloedcirculatie.
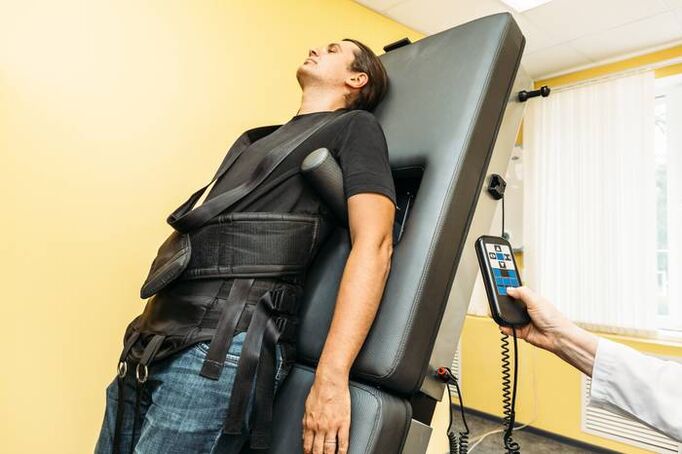
Wervelkolomextensie (tractie)
Skelettractie met behulp van moderne apparatuur wordt gebruikt buiten de periode van exacerbaties. Dit helpt de elasticiteit van het ligamenteuze apparaat en de afstand tussen de wervels te behouden. Met deze maatregel kunt u de elasticiteit van het gespierde frame van de rug behouden.
Masseren
Elimineert krampachtige activiteit van de wervelkolomspieren. Dit leidt tot een vermindering van pijnklachten, normaliseert de bloedtoevoer en leidt tot versterking van het bewegingsapparaat (ligamenten en spieren).
Reflexologie
Hiermee kunt u focale pijnsymptomen verminderen door bepaalde reflexzones te beïnvloeden.
Om een klinisch effect te bereiken is regelmatig gebruik van deze methoden in combinatie vereist.
Chirurgische behandeling van osteochondrose
Gebruikt in geval van ineffectiviteit van conservatieve therapie.
Bij een tussenwervelbreuk heeft microchirurgische therapie de voorkeur.
Verwijdering van de aangetaste schijf en vervanging door een implantaat. Hiermee kunt u de tussenwervelafstand herstellen en de symptomen van osteochondrose elimineren.
Complicaties en prognose
- Migraine-aanvallen.
- Vernauwing (stenose) van het wervelkanaal.
- Vegetatieve-vasculaire dystonie is een toename van de activiteit van het sympathische zenuwstelsel, wat leidt tot stijgingen van de bloeddruk.
- Radiculitis is een ontsteking van zenuwuiteinden.
- Ischias – pijn in de onderste ledematen en billen geassocieerd met schade aan de heupzenuw.
- Lumbago is een ernstig pijnsyndroom in de lumbale regio.
- Schmorl's hernia is een verplaatsing van de tussenwervelschijf in de holte van de wervel zelf.
Met een geïntegreerde aanpak: een combinatie van farmaceutische methoden, fysiotherapeutische correctie- en fysiotherapiemethoden kan de progressie van de ziekte aanzienlijk verminderen.
Preventie
- Het handhaven van de juiste houding.
- Het vermijden van fysieke inactiviteit.
- Preventie van ruggengraatletsel en zwaar tillen.
- Aankoop van orthopedisch beddengoed.
- Als de houding tijdens het werk ongemakkelijk is, wordt aanbevolen een speciaal korset te dragen.
- Voer fysiotherapie uit om de activiteit van de rugspieren te behouden.
- Onderkoeling vermijden.
























